低栄養のリスクや解決策を紹介 高齢者の食事で注意すべきポイントとは?
作成日:2022年8月30日

高齢になったご家族の食欲が低下してきたり、体力が衰えてきたりすると、心配ですね。
健康な体で日々楽しく過ごしてもらうために、栄養バランスが整った食事を用意したいと思う方も多いと思います。
しかし、いざ栄養バランスが整った食事を用意しようと思うと、意外に難しいものです。
今回は高齢者に必要な栄養素や、気を付けておきたい低栄養を回避するポイントについてご紹介します。
目次
低栄養とはどんな状態?
在宅医療を受けている要介護状態の高齢者のうち、約30%はタンパク質やエネルギーが十分に取れていない、いわゆる低栄養状態に陥っていると言われています。
では、低栄養とはいったいどのような状態を指すのかを見ていきましょう。
低栄養の指標
高齢になると、さまざまな理由から食が細くなり、一度にとれる食事の量が少しずつ減ってしまう方が多くなります。
その結果、生きていくために必要な量の栄養素を取ることができなくなり、体を動かすためのエネルギー、骨や内臓、免疫力を維持するためのタンパク質やカルシウムなどが不足してしまいます。
これを低栄養と呼びます。
大きく分けて、低栄養には、急性疾患関連低栄養、慢性疾患関連低栄養、そして、飢餓関連低栄養の3種類があります。
これらの低栄養の状態を判断するためには、以下のような指標が示されています。
体重の減少
体重の減少率は、「(通常の体重 − 現在の体重)÷(通常の体重) × 100 」で求められます。
たとえば、通常60kgの方が6ヶ月で57kgになった場合、(60 − 57)÷ 60 × 100 = 5% ということになり、危険な状態であると言えます。
特に、この体重減少率が1ヶ月で5%、3ヶ月で7.5%、6ヶ月で10%を超える場合は、非常にリスクが高く注意が必要です。
BMI値による判定
BMIとは、身長と体重から計算できる肥満度の指標です。(体重kg)÷(身長mの2乗)で値を求めることができます。
たとえば、160cmで50kgの方であれば、BMI値は 50 ÷(1.6 × 1.6)= 約19.5となります。
このBMI値が18.5を下回ると低体重の危険性があり、低栄養の可能性も高まります。70歳以上の高齢者では、適正BMI値は21.5~24.9とされています。
血清アルブミン値による判定
アルブミンとはタンパク質の一種で、消化・吸収されたタンパク質から、肝臓で作られて血液の中に入ります。
アルブミン値が低い場合、内臓機能などが低下している危険性があります。
血清アルブミン値は血液検査で測ることができ、3.5g/dl未満の場合は低栄養の危険性があるとされています。
低栄養だけでなく、脱水や他の病気によってアルブミン値が低下することもあるので、総合的な判断が必要です。
下表は、体重の減少や血液中の成分から低栄養かどうかを知ることができる指標です。
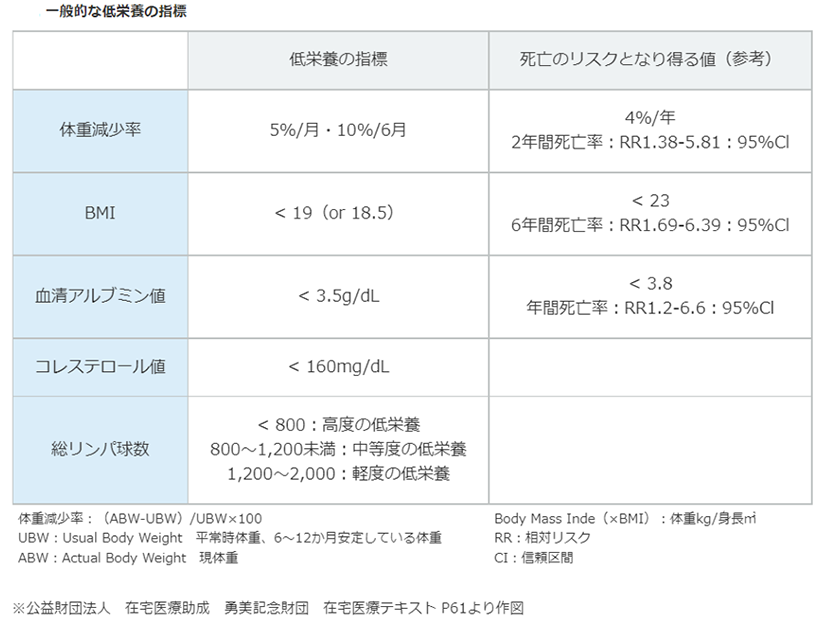
(出典・参考:エーザイ株式会社 HOMEDI 在宅医療の臨床課題より)
低栄養の要因
高齢になると味の好みが変わったり、噛む力、飲み込む力や消化機能が衰えてしまったりすることから、食が細くなり、食べられる量が少なくなりがちです。
また、一人暮らしや高齢の夫婦二人の家庭の場合は重い食材の買い物や調理が体力的に難しくなるために、簡単に食べられるごはんやパン、インスタントの麺類で済ませてしまうことが増え、栄養に偏りが出て低栄養に陥ってしまうことがあります。
低栄養の症状
低栄養になると以下のように体のあちこちに不調が出てしまいます。
体力・免疫力の低下
エネルギーやタンパク質、ビタミンが不足すると、体力が落ち、疲れやすくなってしまいます。
また、免疫細胞や粘膜の材料となるタンパク質が不足することで免疫力が落ち、風邪などの感染症にかかりやすくなります。
ひどい場合は風邪をこじらせたりするなどして肺炎に陥り、命にかかわる事態になることもあり得ます。
筋肉量、筋力の低下
タンパク質や鉄分、ビタミンが不足すると、筋肉量や筋力が落ちてしまいます。それに伴い、運動能力も低下して転倒事故が増加します。
万が一怪我をしてしまった場合、療養のために横になっている期間が長引くと、高齢者はそのまま寝たきりになってしまうことがあります。
骨量の低下による骨折のリスク上昇
カルシウムが不足することにより、骨の代謝が衰え、しっかりとした状態を維持することが難しくなります。
どこかに足や腕をぶつけただけで骨にひびが入ったり、軽くつまずいて手を突いたり転んだりしただけで、手や足を骨折してしまうことがあります。
骨折による療養が長引いた場合も、高齢者の場合は、若い世代に比べ、寝たきりになってしまう可能性が高くなります。
認知症のリスク上昇
神経細胞の塊であるともいわれる脳は、主に水分、脂質、タンパク質から構成されています。また、脳のエネルギー源となっているのは糖質です。
このほか、神経伝達を正常に保つカルシウムやアルブミンなどが不足すると脳の機能が低下し、体の機能障害や認知症のリスクが高まると言われています。
高齢者の食事の特徴とは?
このようにさまざまなリスクをはらむ低栄養ですが、なぜ高齢になると増えてしまうのでしょうか?
これには、年齢をかさねると増えてくる、「食べることが難しくなる」原因が関係しています。
味覚が衰える
私たちは料理を口に運ぶことで、舌の上にある「味蕾」という細胞が味を感じ、「おいしい、もっと食べたい」と、食欲を増進します。
味蕾の数は乳児期には約1万個存在していますが、成人になると約7,500個に減少します。
さらに年齢をかさね、高齢になると、味蕾の数は乳児期の半分以下、約4,000個にまで減少してしまうとされています。
その結果味を感じにくくなり、何を食べてもおいしくないと感じ、食が細くなってしまう場合があります。
ご飯を飲み込みにくい
高齢になると、一般的に唾液の分泌量が少なくなります。
そのため、ホクホクとしたじゃがいもやかぼちゃをはじめ、クッキーなど水分が少ないものは飲み込みにくくなります。
また、飲み込むために働く筋肉の動きが鈍くなり、このように水分が少ない食べ物はのどに詰まりやすくなります。
食事メニューを考える際は、もともと持っている水分量が少ない食材は柔らかく煮るのが、食べやすくするポイントです。
逆に、サラサラとした汁物やお茶、コーヒーなどは誤って気管の方に流れ込み、誤嚥をしてむせてしまうことがあります。
この場合、ひどくなると誤嚥性肺炎を引き起こすことがあります。
咀嚼する力が弱い
高齢になって起こる筋力の衰えは、噛む力の低下という形でも現れます。
また、虫歯や歯槽膿漏などで歯の本数が減ったり、合わない入れ歯を使用していたりすると、固いものやもそもそとしたイモ類などを噛むことが難しくなります。
さらに、舌の動きが弱くなると、口の中にある食べ物や唾液を混ぜ、まとめて、飲み込む動きにつなげることができなくなることがあります。
高齢者の適切な食事とは?
このように、高齢になると様々な理由から、食べることが難しくなったり食が細くなったりしがちになります。
ここからは低栄養を回避するために取り入れたい食事介助のポイントや食べ物の選び方などについて、ご紹介していきます。
1日に摂りたい食事量
人が生きていくうえで取っておかなければいけない食事の量は、摂取カロリーを基準として考えます。
基本的には年齢と共に運動量や筋肉量が低下するため代謝が落ち、必要とするカロリーも減少していきます。
下の表は、50代以降の中年世代、また、75歳以上の高齢者が食事からとっておきたいエネルギー量を示しています。
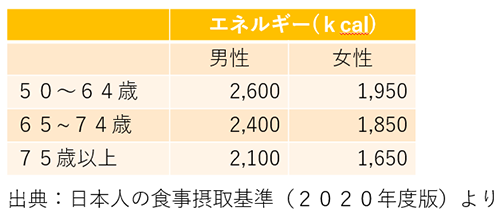
1日に摂りたい栄養
ただし、カロリーだけを取っていても、健康を維持することはできません。
低栄養の症状の項でご紹介したような栄養素、また、味覚のセンサーである味蕾の代謝を支える亜鉛など、私たちは多くの種類のビタミンやミネラルなどを摂取する必要があります。
そのためにも、食事の栄養バランスを整え、以下のような栄養素も意識して取っておいたほうが良いでしょう。
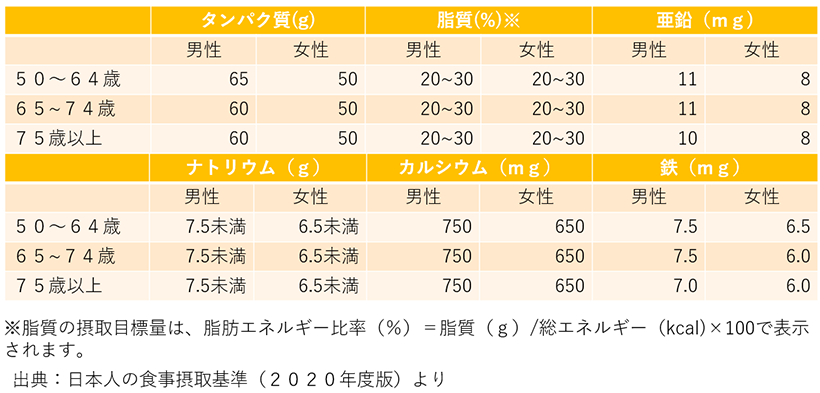
下の表は、先ほどと同様、50代以降の中年世代、また、75歳以上の高齢者が食事からとっておきたい栄養素とその量を示しています。

高齢者の食欲を高める方法とは?
高齢になったご家族にいつまでも元気でいてもらうためにも、ご紹介したような栄養素をしっかりと取ることができるよう、食欲を高めて低栄養を回避したいですね。
そのためにできる工夫にはどのようなことがあるのでしょうか?ここからは具体的な方策をご紹介します。
調理方法の工夫
高齢になり、噛む力、飲み込む力、消化機能が低下すると、当然のことながら、若い方と同じような食べ物を食べることは難しくなります。
噛めない、食べにくいと感じてしまうと、食欲の低下にもつながるので、非常に危険です。
食品は小さめに切り、調理の際にはパサつき、もそもそ感を持たせないように柔らかく料理し、片栗粉などを利用してとろみをつけ、飲み込みやすくする工夫が大切です。
片栗粉でとろみをつけると、調理後の料理の乾燥も防ぐことができます。
バランスのよい食事
五大栄養素である炭水化物・タンパク質・脂質・ビタミン・ミネラルがバランスよく含まれた食事を心がけましょう。
普段の食事に卵や納豆、豆腐、小松菜のおひたしなど、栄養価の高いものを一品加えると効果的です。
特に、高齢者はタンパク質が不足しやすいので、意識して摂りましょう。
おかずから食べる
ごはんやパンなどの炭水化物から食べはじめるとお腹がすぐにいっぱいになってしまいますが、おかずから食べるとタンパク質・カルシウムなど、エネルギー以外の栄養素もしっかり摂ることができます。
高齢になり、1度に多くの量が食べられないという方は、食べる順番にも注意してみてください。
食べる回数を増やす
先ほどご紹介したように、高齢になると、様々な理由から一度に食べられる食事の量が少なくなりがちです。
そのため、一日三度の食事のみで栄養を取ろうとせず、間食も上手に利用して少しずつ食べるようにしましょう。
胃腸に負担をかけることなく、一日に必要な栄養素を取ることができるようになります。
食べる環境を変える
毎日同じテーブルで同じ食器で食事をしていると、高齢者でなくても、時には飽きてくることがありますね。
天気の良い日にはテーブルを窓際に寄せてみたり、季節によりランチョンマットや箸置きを変えてみたりと、少し環境を変えてみるだけでも、食欲が増すことがあります。
ベッドで召し上がる方であれば、小さな花器に季節の花を一輪添えてみるだけでも、気分が変わって食欲がわくことがあります。
高齢者は脱水症状も起こりやすい
高齢になると、食が細くなるのと同様に、のどの渇きに対する感覚も鈍くなり、摂取する水分量が減ってしまいがちになります。
そのため、気が付かないうちに脱水症状を引き起こしていることがあります。
また、腎機能の低下による頻尿や、加齢により体内に水分を貯める働きが低下することも、脱水症状の原因となることがあります。
脱水症状は栄養不足同様、ひどくなると生命の維持にも関わる危険な状態に陥ることがあるので、こまめな水分補給を心がけましょう。
なお、コーヒー、紅茶や緑茶には、利尿作用があるカフェインが含まれています。
頻尿の方や水分をあまり欲しがらない方は、カフェインを含まないほうじ茶や麦茶を利用しましょう。
脱水の症状
皮膚の乾燥や手足の冷えから始まり、頭痛や嘔吐という症状が出ます。
さらに進行すると意識が朦朧としたり、失神したりという可能性もあります。
特に夏の暑い時期には、熱中症と併発することもありますので、一層注意が必要です。
水分摂取量の目安
高齢者に必要な水分量は、1日に体重1kgあたり40mlと言われています。
たとえば体重50kgの方であれば、1日に2Lの水分が必要です。食事の際に汁物を添えたり、間食にゼリーや水分が多い果物を添えたりするのも効果的です。
サラサラとした汁物やお茶などで誤嚥を起こしやすい方は、片栗粉などでとろみをつけるか、市販のとろみ調整食品を利用してみてくださいね。
高齢者が低栄養にならないために
高齢になり、少しずつ食べる力が衰えていくのは、ある程度は仕方がないことかもしれません。
とはいえ、健康に過ごしていただくためにも、日々必要な栄養素はしっかりと取っていただきたいものです。
食事は多くの方にとって、生きる上での大きな楽しみの一つでもあります。
食べることが負担にならないよう、食事時間は長く取り過ぎないことも一つのポイントです。3度の食事はおかずを中心にして、間食の時間には炊き込みご飯のおにぎりや、柔らかく蒸した鶏肉などをトッピングしたおかゆ、雑炊を用意するなど、少しずつ工夫をしてみてくださいね。
 まごころ弁当
まごころ弁当  配食のふれ愛
配食のふれ愛  宅食ライフ
宅食ライフ  すくすく弁当
すくすく弁当  まごころケア食
まごころケア食  ライフミール
ライフミール  わけありなおかず屋さん
わけありなおかず屋さん  運営会社
運営会社  こだわりシェフ
こだわりシェフ おてがるシェフ
おてがるシェフ ラクゴハン
ラクゴハン ラクミール
ラクミール まごころ食材
まごころ食材 楽らく弁当
楽らく弁当
 HOME
HOME まごころ弁当とは
まごころ弁当とは 店舗検索
店舗検索 注文方法
注文方法 コラム
コラム お問い合わせ
お問い合わせ